個人レベルでの食塩摂取量の評価に基づく実践的減塩指導【後編】

このシリーズは全2回でお届けいたします。
演題:個人レベルでの食塩摂取量の評価に基づく実践的減塩指導
座長:水田 栄之助 先生(独立行政法人 労働者健康安全機構 山陰労災病院 循環器内科 部長) Profile ▶
初出:第28回 日本病態栄養学会年次学術集会
開催日・場所:2025年1月18日/国立京都国際会館
子どもの減塩から成人の減塩を考える
日本高血圧学会では2019年に、食塩摂取量6gを目指した6項目の戦略「減塩東京宣言」を策定しました2)。そのうちの一つでは、「子どもの食育の一環としての減塩の推進」を挙げています。いったん身についた食習慣を変更するのはなかなか大変なことですから、幼少の頃から、保護者が食塩摂取量に気をつけようという趣旨です。
「日本人の食事摂取基準(2025年版)」を見ますと、乳児の食塩摂取量は1.5gとされています。この1.5gというのがどの程度の塩味なのかということで、生後10カ月の乳児の離乳食を少し食べてみました。すると、ほとんど無味なのですね。それでも乳児はおいしそうに食べています。
ところがこれが3歳ぐらいになり、保育園や幼稚園に行ったり家族で外食したりし始めると、そうはいかなくなります。図3は福岡市内の3歳児健診で、尿中ナトリウム排泄量を測定した結果です。尿の濃縮度の影響を補正するため、クレアチニン300mgあたりに補正したうえで食塩量に換算すると、平均で4.4g、多い子どもは10g以上も摂っています。ちなみに「日本人の食事摂取基準(2025年版)」の3歳児の目標量は3.5gです。つまり、3歳時点で既に過半数が目標量をオーバーしていることになります。
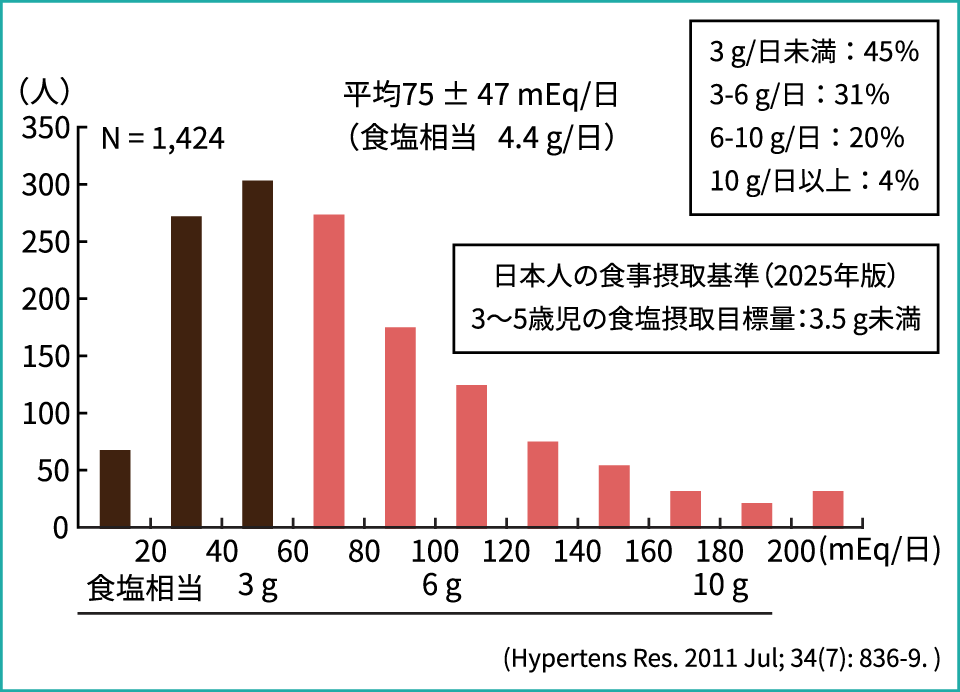
この研究では、子どもに与えているおやつの内容を保護者に質問しました。その結果、果物などのカリウムの多いものを与えている保護者の子どもは尿中カリウムが高く、スナック菓子を与えている保護者の子どもはナトリウムが高いという結果が明らかになりました3)。我々はまた、子どもと保護者の尿中Na/K比を調べ、両者が相関するという結果(r=0.167、p=0.004)も報告しています4)。親が減塩しなければ、子どもの頃から食塩過多になってしまうということです。
ナトリウムをカリウムとグルタミン酸で代替する
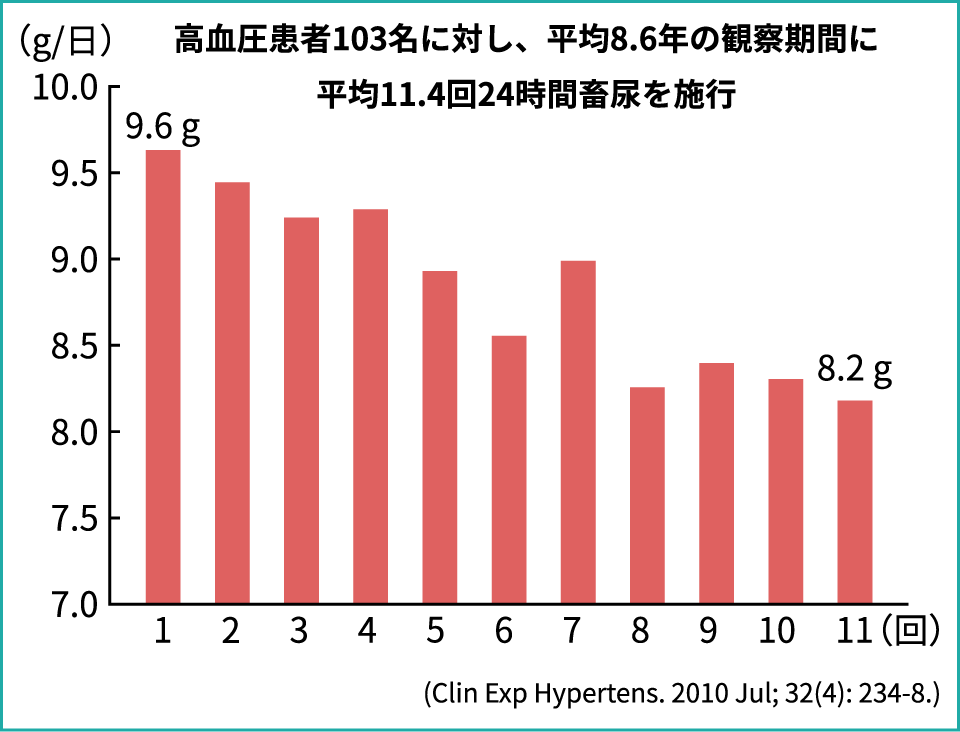
では、成人高血圧患者の臨床における減塩指導の効果はどうかというと、平均8.6年の間に11回強の指導を行ったところ、初回は9.6g摂取していたものが、指導を重ねると徐々に低下しました。しかし、数回で下げ止まり傾向となり、最終的には平均8.2gにとどまるという結果です(図4)。
このように困難を伴う減塩をサポートするために、日本高血圧学会では2012年から減塩食品リストを作成・公開しています。このリストに掲載するには、食品メーカーさんから申請を受けて官能検査を実施し、通常の食品と比較しておいしさに遜色がないことを確認します。現在、26社、108品目を認定しており、これらの製品により日本人の食塩摂取量が年間1,000t以上、およそ全国民の1日分の消費に相当する量の抑制につながっていると推算されています。本日の共催企業の味の素株式会社の出汁などは、毎日使うものですので、減塩への貢献度が高いのではないかと思います。
こういった減塩食品は通常、ナトリウムを減らしてその一部をカリウムで代替しています。このような代替塩のエビデンスとして、非常にインパクトのある論文が少し前に中国から報告されました。600の村を同数に二分し、一群には通常の塩、別の一群にはナトリウムの25%をカリウムに置き換えた代替塩を供給したところ、5年間で血圧に3.3/0.7mmHgの群間差が生じ、代替塩群では脳卒中が14%、主要心血管イベントが13%、全死亡が12%少ないという結果でした5)。この報告は、昨年(2024年)の欧州高血圧学会のガイドラインにも反映されています。
また国内からも職域において、ナトリウムをカリウムとグルタミン酸、つまりうま味の成分で代替するという介入研究の結果が報告されています6)。それにより、介入群ではNa/K比が低下し、収縮期血圧に2.1mmHg(p=0.007)の差が生じたとのことです。
なお、このグルタミン酸のメリットについて、「減塩で味が薄いと感じるならうま味を生かすといいですよ」とお伝えすることが多いと思いますが、うま味の効果を、早渕先生らは科学的に証明しました7)。国内19カ所から180人を募集し、食塩を0.3%、0.6%、0.9%という濃さの水と、それらにグルタミン酸を加えた6種類を用意して比較してもらったところ、風味についてはすべての食塩濃度でグルタミン酸を加えたほうが高く評価され、塩味については0.3%と0.6%という低濃度の場合に、グルタミン酸を加えたほうで強く感じられるという有意差が認められる結果でした。
ナトリウムを増やさずにカリウムを増やせるか
カリウムを多く摂ることの意義は、日本高血圧学会も以前から強調しているところです。国際共同研究「INTERMAP」の報告を見ると、我々日本人は、野菜からのカリウム摂取量が多く、次いで魚、果物、茶・コーヒー、牛乳・乳製品、肉類・卵という順でした8)。そこで、今年改訂予定の「高血圧管理・治療ガイドライン2025」でも表3のような記載を検討していす。摂取量については高血圧患者さんへの推奨量のエビデンスがまだないため、「日本人の食事摂取基準」の目標量と同じ、男性3,000mg/日、女性2,600mg/日とする予定です。
表3 高血圧管理・治療ガイドライン2025(予定稿)

2021年に『The New England Journal of Medicine』誌に、尿中ナトリウムが1,000mg、食塩換算で2.5gぐらい増えると心血管イベントリスクが18%増加し、尿中カリウムが1,000mg増えるとそのリスクが18%減るというメタ解析の結果が報告されました9)。つまり、カリウム摂取量を1g増やすことは、心血管リスクの低下という点では2.5gの減塩と同等ということです。
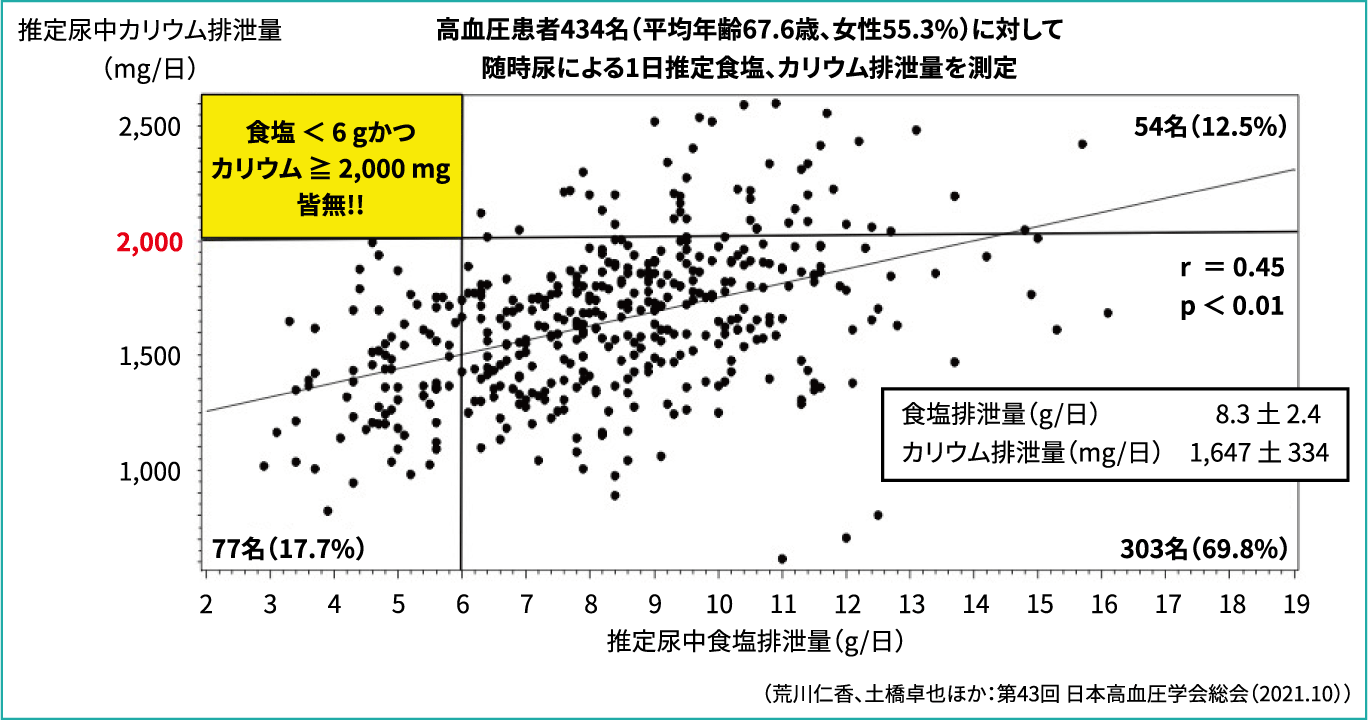
では、高血圧患者さんはカリウムをどのくらい摂っているのかということで、約300人の患者さんの尿中カリウムとナトリウムの排泄量を調べてみました。すると、両者は有意に相関し、ナトリウム排泄量が6g未満、かつカリウム排泄量が2,000mg(摂取量としては2,500mg程度)以上という人は、皆無という結果でした(図5)。このことから、カリウムを増やそうとすると、おそらくナトリウムも増えてしまうと考えられます。単に「野菜を多く食べてください」ではなく、どう工夫して食べるかまで指導する必要があると言えるでしょう。
Na/K比を指導に生かす
ナトリウムとカリウムのバランスである「Na/K比」について日本高血圧学会は昨年10月に、コンセンサスステートメントを発表しました10)。異なる日、異なる時間帯の随時尿で4回以上測定し、その平均の至適値は2未満、目標は4未満としています。この「異なる時間帯で4回以上」という点が重要です。Na/K比は日内変動が激しいため、ワンポイントでは評価できません。
ナトリウムもカリウムも尿中排泄量は起床後から昼にかけて上昇しますが、ナトリウムが10%程度の上昇に対してカリウムは30%ほど上昇します。そのため昼のNa/K比は朝より低値となります。よって、どのタイミングでの測定値が最も評価と指導に適しているのかという臨床疑問があり、この答えの探索が、今の私の主要な研究課題の一つとなっています。
より簡便なNa/K比測定を目指して
随時尿の測定が24時間蓄尿よりはるかに簡便とはいえ、やはり採尿という手間が測定のハードルとなっています。そこで、さらに簡便な方法を確立する研究も進めております。ファーストスクリーニング社というベンチャーとの共同研究で、尿を直接センサーにかけるだけで、Na/K比を測定できる機器を開発しました。間もなくクレアチニンも測定できるようになる予定で、そうすると推定食塩摂取量も示すことができるようになります。結果をBluetoothでパソコンやスマートフォンに送信できますから、減塩指導の強力なアイテムになるだろうと期待てしいます。
ただし、この測定器を使って高血圧患者さんのNa/K比の変動をみますと、起床直後を100とすると昼食前は平均62%の値に低下していました11)。やはりNa/K比は起床後に高く、昼に向けて低下してくるということです。また、24時間蓄尿でNa/K比が4を超過しているにもかかわらず、単回のスポット尿では4未満だった人が46%を占めていたというデータも我々は報告しています12)。これらの総括として私個人としては、Na/K比の基準値は時間帯別に設定する必要があり、もし1回のスポット尿で評価するなら、起床直後ではない午前中の尿で測定するのが良いのではないかと考えています。
減塩推進の実証実験と社会実装
最後に、これらの知見を応用した、厚生労働省による実証実験の結果を紹介いたします。私は北九州市八幡西区と宇美町という地区を担当しました。特定健診受診者の中から同意をいただけた方に、「塩分チェックシート」を用いた指導を行い、Na/K比を測定して、「ナトカリ手帳」という減塩、増カリウムのための方法を示した資料や減塩食品をお渡しして減塩に取り組んでいただいたところ、介入1カ月後には有意にNa/K比が低下していました。ところが1年後はベースライン値に戻ってしまったという結果です13)。このことから、1回の減塩指導ではやはり限界があり、数カ月おきに繰り返す必要があるだろうと考えています。
また、地域の調剤薬局に協力していただき、減塩食品専門コーナーをドラッグストア店舗内の調剤薬局コーナーに設置してもらったところ、調剤利用者による減塩食品の購入が設置前の2.5倍、調剤非利用者の購入も1.9倍に増加したという結果でした14)。
生活習慣改善は、対象者と医療スタッフの二人三脚で取り組むことが重要です。Na/K比を測定して食塩摂取量を推測し、それに基づいた指導・支援、そして減塩しやすい環境づくりが、これからの減塩推進に欠かせません。
このシリーズは全2回でお届けいたします。
文献
- 1)土橋卓也、増田香織ほか. 血圧. 2013 20(12): 1239-1243.
- 2)日本高血圧学会減塩推進東京宣言 -JSH減塩東京宣言- 2019年10月25日
- 3)Morinaga Y, Tsuchihashi T, et al. Hypertens Res. 2011 Jul; 34(7): 836-839.
- 4)Yasutake K, Tsuchihashi, T et al. Hypertens Res. 2021 Oct; 44(10): 1307-1315.
- 5)Bruce Neal, T et al. N Engl J Med. 2021 Sep 16; 385(12): 1067-1077.
- 6)Umeki Y, Ohta M, T et al. Nutrients. 2021 Oct 3; 13(10): 3497.
- 7)Hayabuchi H, Tsuchihashi T, T et al. Hypertens Res. 2020 Jun; 43(6): 525-533.
- 8)Okuda N, T et al. Nutrients. 2020 Mar 17; 12(3): 787.
- 9)Yuan Ma, T et al. N Engl J Med. 2022 Jan 20;386(3):252-263.
- 10)日本高血圧学会 尿ナトリウム/カリウム比(尿ナトカリ比)ワーキンググループ コンセンサスステートメントの発表について 2024年10月8日
- 11)土橋卓也、日下美穂、浅井開. 第46回 日本高血圧学会総会(2024)
- 12)Arakawa K,Tsuchihashi Takuya, T et al. Hypertens Res. 2025 Feb; 48(2): 772-779.
- 13)土橋卓也ほか. 第46回 日本高血圧学会総会(2024)
- 14)綱田英俊、土橋卓也ほか. 第45回 日本高血圧学会総会(2023)
Profile

演 者
土橋 卓也(つちはし たくや)先生
社会医療法人 製鉄記念八幡病院 理事長

座 長
水田 栄之助(みずた えいのすけ)先生
独立行政法人 労働者健康安全機構 山陰労災病院 循環器内科 部長
